Un follicule dominant ne survit qu’à la faveur d’une compétition cellulaire intense, pendant que la majorité de ses congénères entament une dégénérescence programmée. Malgré le stock initial de plusieurs millions de follicules à la naissance, seules quelques centaines atteindront la maturité au cours de la vie reproductive.
L’évolution de ces structures dépend d’un enchaînement hormonal précis, souvent perturbé par des facteurs génétiques ou environnementaux. Certaines techniques de stimulation ovarienne modifient ces étapes pour améliorer les chances de conception.
Comprendre le rôle clé des follicules dans le cycle ovarien
Dans la mécanique du cycle ovarien, les follicules agissent comme des chefs d’orchestre, pilotant chaque étape avec minutie. Lors de chaque cycle, sous l’influence de la hormone folliculo-stimulante (FSH), une poignée de follicules ovariens sont sélectionnés pour entrer en lice. Un seul prendra l’avantage : le follicule dominant, élu pour poursuivre sa maturation tandis que les autres s’effacent sans bruit.
Au fil de sa croissance, le follicule ovarien voit ses cellules de la granulosa libérer des œstrogènes, modifiant le taux d’estradiol circulant. Ce changement prépare l’endomètre à recevoir un embryon et influence la production de l’hormone lutéinisante (LH). Quand survient le pic de LH, l’ovocyte est libéré : c’est l’ovulation. Ce processus ne tolère aucune approximation, chaque détail compte.
Le corps jaune prend la suite. Né du follicule après son éclatement, il diffuse de la progestérone pour soutenir une grossesse si elle s’annonce. À défaut de fécondation, il disparaît, laissant place à un nouveau cycle.
La bonne marche de la croissance folliculaire et la maturation de l’ovule reposent sur une coordination hormonale précise. Un grain de sable dans cet engrenage, déficit de FSH, sécrétion anormale de LH, dysfonctionnement des cellules de la granulosa, compromet la fertilité et perturbe le cycle menstruel.
Quelles sont les étapes du développement folliculaire ?
Le parcours du follicule ovarien ressemble à une série de transformations minutieuses. Dès la naissance, les follicules primordiaux résident en attente, silencieux, dans le cortex de l’ovaire. Cette réserve invisible, appelée réserve ovarienne, détermine le potentiel reproductif à venir.
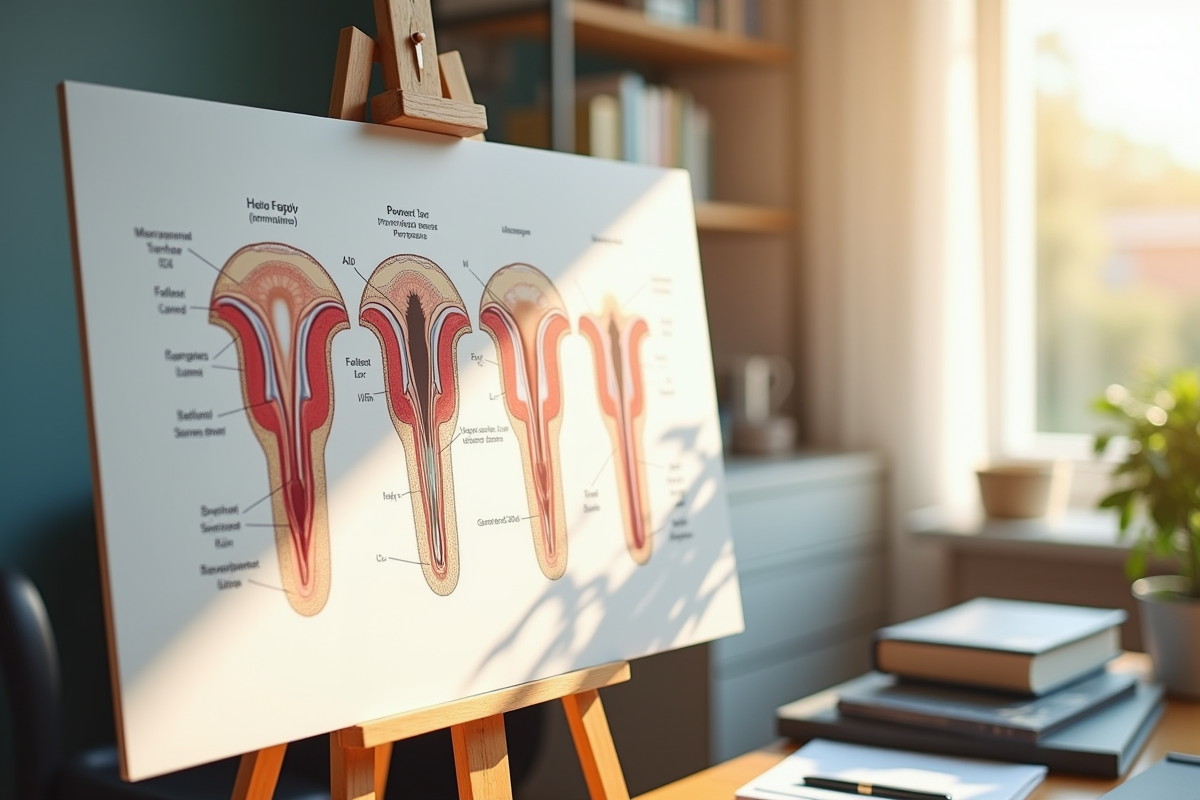
À chaque cycle menstruel, sous l’effet de la phase folliculaire, quelques follicules quittent leur dormance. Le premier stade, le follicule primaire, se caractérise par l’apparition de cellules épithéliales folliculaires qui l’entourent. Progressivement, il accède au rang de follicule secondaire : la multiplication cellulaire s’accélère, la thèque interne se structure, et la vascularisation se développe.
Le stade suivant, celui du follicule tertiaire ou antral, marque une étape décisive. Une cavité, l’antrum, se creuse, pleine de liquide. La compétition devient féroce : un seul follicule ira jusqu’au bout, accédant au statut de follicule dominant ou follicule de De Graaf, prêt à libérer l’ovocyte lors de l’ovulation.
| Phase | Stade folliculaire |
|---|---|
| Phase folliculaire | Follicule primordial → primaire → secondaire → tertiaire (antral) |
| Ovulation | Follicule de De Graaf (mature) |
| Phase lutéale | Corps jaune |
Après l’ovulation, la phase lutéale débute : le follicule, désormais vidé de son ovocyte, devient corps jaune. Ce dernier sécrète la progestérone, adaptant l’endomètre pour préparer, si besoin, l’implantation d’un embryon.
Impacts du cycle folliculaire sur la fertilité et la santé reproductive
Le cycle folliculaire façonne la fertilité et la destinée reproductive de chaque femme, loin d’être un simple rouage hormonal. La réserve ovarienne, fixée dès la naissance, décline inexorablement : à chaque cycle, des follicules disparaissent par atrésie folliculaire. Le nombre et la qualité des ovocytes restants sont au cœur de la capacité à concevoir.
Certains déséquilibres, comme ceux rencontrés dans le syndrome des ovaires polykystiques (SOPK), bouleversent la maturation folliculaire. Les conséquences sont concrètes : cycles imprévisibles, ovulation absente, et une fertilité fragilisée. Le SOPK se traduit souvent par une accumulation de petits follicules antraux qui ne parviennent pas à devenir dominants, perturbant la production d’œstrogènes et de progestérone.
Au fil des années, la ménopause approche et la réserve folliculaire se tarit. Les cycles raccourcissent, puis cessent. La baisse des hormones ovariennes modifie l’endomètre et transforme l’ensemble du système reproducteur. À l’autre extrémité de la vie, la puberté marque l’éveil du recrutement folliculaire et le début de la vie reproductive.
Voici les points-clés à retenir sur les conséquences du cycle folliculaire :
- La fertilité est directement liée au nombre et à la qualité des follicules disponibles.
- Le SOPK perturbe la maturation folliculaire et l’ovulation.
- L’atrésie folliculaire accélère la diminution de la réserve ovarienne.
Techniques de stimulation et d’assistance médicale : quand les follicules deviennent un enjeu
L’assistance médicale à la procréation a bouleversé la gestion de la réserve ovarienne et les perspectives pour les personnes confrontées à l’infertilité. La stimulation ovarienne s’impose alors : il s’agit d’inciter plusieurs follicules ovariens à se développer en même temps pour recueillir davantage d’ovocytes, notamment en vue d’une fécondation in vitro (FIV).
Les traitements reposent sur l’injection de hormone folliculo-stimulante (FSH), souvent combinée à d’autres substances. Un suivi échographique précis permet d’évaluer la croissance des follicules antraux et d’ajuster les doses selon la réponse de l’organisme. Quand la maturation folliculaire est optimale, la ponction ovocytaire intervient : sous contrôle échographique, les ovocytes sont prélevés pour être utilisés lors de la FIV.
Certains paramètres guident ces approches : le taux d’AMH (hormone anti-müllérienne) mesure la réserve folliculaire ; la réponse au traitement dépend de l’âge, du cycle ovarien et de pathologies comme le SOPK. Parfois, la double ovulation, rare mais possible, ouvre des perspectives nouvelles.
Pour résumer les stratégies et enjeux autour de la stimulation ovarienne :
- La stimulation ovarienne vise à augmenter le nombre de follicules recrutés par cycle.
- La ponction ovocytaire permet de recueillir des ovocytes matures.
- Le taux d’AMH oriente le choix des protocoles de prise en charge.
La médecine reproductive, en s’appuyant sur la biologie fine des follicules, ouvre des voies inédites pour les couples en quête d’enfant. Les dimensions éthiques, psychologiques et cliniques s’entrecroisent, rappelant que derrière chaque protocole, il y a une histoire, un espoir, une attente.